Per capire cosa sta succedendo bisogna partire da tre fatti. Da un lato la condizione delle tante persone colpite da una patologia mortale trattabile al prezzo di effetti collaterali così pesanti da non essere sopportabili per la maggior parte dei malati. Dall’altro una famiglia di farmaci rivoluzionari che fanno esclamare Antonio Gasbarrini, epatologo dell’Università Cattolica di Roma: «Stiamo assistendo alla scomparsa di una malattia. Quanti sono i medici che hanno visto una cosa del genere? Forse è successo col vaiolo, con la peste o la polio. Ma è davvero un evento straordinario». Straordinario e costosissimo, e questo è il terzo fatto: c’è voluto più di un anno perché l’Aifa, la nostra agenzia del farmaco, negoziasse un prezzo accettabile, e anche così c’è stato bisogno di un fondo speciale di un miliardo di euro finanziato dalla legge di stabilità per gli anni 2015-2016.
Ma cominciamo dai malati. In Italia, le stime parlano di un milione e mezzo di persone infette, anche se quelle già diagnosticate sono poco più di 300 mila. Che vivono diversi stadi della malattia, ai quali corrispondono diversi stadi di degenerazione del fegato: dall’epatite in fase iniziale, alla cirrosi, al tumore. Per loro la terapia era composta da diversi farmaci, tra i quali l’interferone, una vera bestia nera impossibile da tollerare se il fegato è malridotto. Risultato, a sperare in una cura erano solo i malati in fase iniziale o intermedia. Per gli altri, quando possibile, c’era il ricorso al trapianto, con tutto quello che ne consegue. Ma molti, circa 10 mila l’anno, muoiono.
Una diagnosi di epatite C era (e comunque ancora è) il cielo che ti casca in testa. Ti cambia la vita, ti obbliga a una terapia sfibrante, ti fa vivere in un’incertezza sfibrante. Si può ben capire l’entusiamo quando, nel dicembre del 2013, la Fda americana ha dato il via libera (seguita rapidamente da quello dell’autorità europea, l’Ema) a un farmaco capace di spezzare la catena di replicazione del virus responsabile dell’epatite C e di guarire (per lo più sempre in associazione con l’interferone) il 90 per cento dei malati. Si chiama sofosbuvir, troppo complicato; il tam tam mondiale fa volare il suo nome commerciale, Sovaldi, e il prezzo esorbitante stabilito dalla Gilead, che ne detiene il brevetto: oltre 80 mila dollari a trattamento.
IL COLPACCIO DI GILEAD
I numeri mettono in allarme le agenzie regolatorie di mezzo mondo. Prendiamo l’Italia: curare tutti i 300 mila malati significa spendere 24 miliardi, ovvero 4 di più di quanto il Ssn non spenda ogni anno per tutti i farmaci di tutte le malattie. Ovviamente non è sostenibile. E l’obiettivo delle autorità sanitarie è stato quello di convincere Gilead a calare, e di mettere dei paletti per indicare bene chi e come può curarsi a così caro prezzo. L’India, per suo conto, ha fatto un gesto radicale: ha negato all’azienda la registrazione del brevetto e ha dato il benvenuto a tutti quelli che vorranno copiarlo e venderlo nel subcontinente a 100 dollari a trattamento.
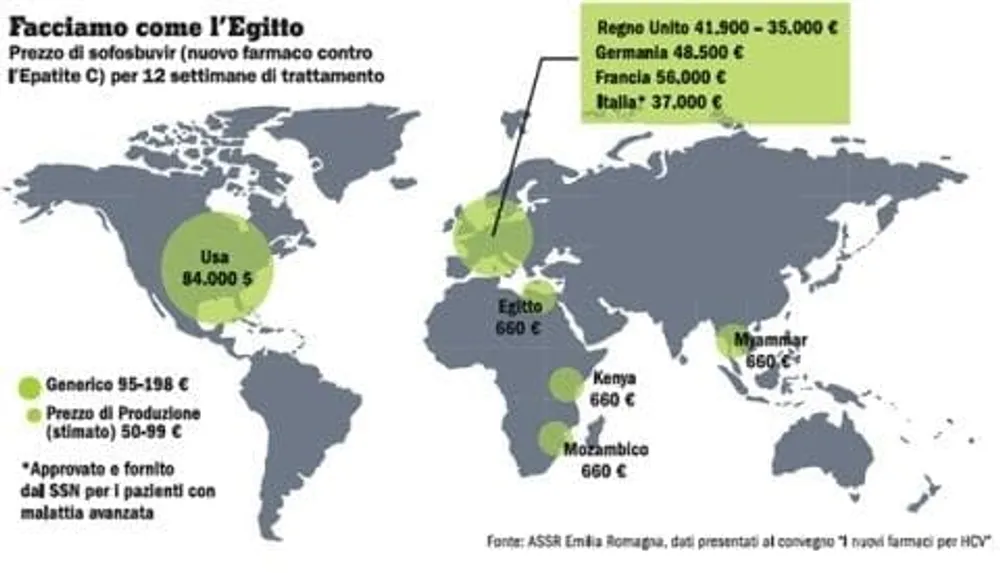
La tabella indica il risultato delle negoziazioni nei diversi paesi. Si va dagli 84 mila dollari negli Usa ai 900 in Egitto. Perché tanta differenza? La farmaceutica americana risponde che ci sono paesi nei quali l’EpaC è una piaga endemica e che non possono permettersi cifre di mercato, quindi gli va dato il farmaco superscontato. Il fatto è che i malati nel sud del mondo sono talmente tanti che il profitto è comunque assicurato. Principio che ha ispirato anche i negoziatori italiani.
I termini dell’accordo tra la nostra Aifa e Gilead sono segreti (bizzarro), si dice sia così per non turbare le trattative negli altri paesi. Ma tutti sanno (anche se l’Aifa nega) che il Ssn paga il farmaco circa 37 mila euro a ciclo con l’accordo di legare il prezzo al consumo, in considerazione del fatto che nel nostro paese ci sono molti più malati che non in Inghilterra o in Francia. (Il costo per i privati che vogliano comprarselo resta di 80 mila dollari).
L’Aifa ha fatto un gran lavoro, recitano in coro gli addetti ai lavori. Ma rimane che 37 mila moltiplicato per 300 mila pazienti porta alla ragguardevole cifra di 11 miliardi, se non si vuole poi ipotizzare di curare il milione e mezzo di malati che si stima girino per l’Italia finendo col mettere a bilancio 60 miliardi secchi. Il ministro Beatrice Lorenzin, non sapendo a che santo votarsi, nel dicembre scorso, ha consegnato alle agenzie la sua letterina di Natale in cui chiedeva a Santa Claus di farle trovare sotto l’albero la cura per tutti i malati italiani.
Più prosaicamente l’Aifa ha stabilito che siano solo i pazienti più gravi ad avere la terapia (perché gli altri possono farcela col vecchio cocktail) e che devono essere dei centri specializzati a prescriverla. Ma sono in molti oggi a chiedersi: non sarà che comunque questo Sovaldi ha un prezzo ingiustificato? Questione non di lana caprina se la Commissione Finanze del Senato americano ha chiesto a Gilead di spiegare come sono arrivati a quella cifra monstre.
Stando alle obiezioni sollevate dai senatori, l’azienda che ha sviluppato Sovaldi tra il 2009 e il 2011, la Pharmassett, aveva previsto di venderlo negli Usa al prezzo di 36 mila dollari (a fronte degli 84 mila chiesti da Gilead) che sembravano sufficienti a ripagare i 62,4 milioni spesi per scoprirlo. Poi Gilead ha acquisito Pharmassett e il prezzo del farmaco è lievitato.
In una sua nota la nostra Aifa chiede di conoscere «i costi di marketing e pubblicità. E soprattutto i potenziali conflitti d’interessi con le Società Scientifiche che raccomandano il farmaco». Uno studio della Oregon Health and Science University, infatti, ha scoperto che 18 dei 27 membri della commissione che ha redatto le linee guida per l’utilizzo del medicinale - per conto dell’ American Association for the Study of Liver Disease e della Disease Society of America - hanno una relazione finanziaria con Gilead.
Questo è certamente un vulnus. Ma non scalfisce la realtà clinica: il farmaco funziona e i malati lo vogliono. Senza riuscirci. A due mesi dalla registrazione del farmaco è il ministero a lanciare l’allarme: sono solo 30 i pazienti trattati in tutta Italia, e la maggior parte delle regioni non ha individuato i centri dove è possibile farsi curare. Ce n’è abbastanza perché il ministro apra un’indagine e invii i Nas in giro per l’Italia a vedere cosa accade. Poi apre un tavolo permanente con le associazioni dei malati. Un gran lavorio, ma tutti sentiamo un acre odore di fumo. Perché c’è poco da traccheggiare, la verità è che le regioni non ce la fanno: i 500 milioni straordinari previsti per il 2015 dalla legge di stabilità non sono ancora stati erogati, e i governatori dovrebbero anticipare soldi che non hanno.
Ma potrebbero essere costretti a trovarli dai giudici: i malati di Roma, Parma e Milano stanno raccogliendo le adesioni per una class action determinati a chiedere ai Tribunali un provvedimento che obblighi ministero della Salute e Gilead a erogare immediatamente il farmaco.
NON È CHE L’INIZIO
Il terremoto scatenato da Sovaldi, però, è solo la punta dell’iceberg. Perché dietro l’angolo ci sono altri prodotti della stessa classe che promettono miracoli.
Il primo, registrato qualche giorno fa, è il sineprevir di Janssen che costerà circa 17 mila euro a trattamento. E, spiega Gasbarrini: «Se somministrato in combinazione con Sovaldi ci permette di evitare l’interferone, ed è estremamente efficace per i pazienti col tipo più diffuso del virus (il genotipo 1)». Insomma, si tratterà di trovare la ragguardevole cifra di circa 55 mila euro a paziente, ma questa gente guarisce, senza interferone. Quindi c’è una speranza anche per i più gravi, i cirrotici all’ultimo stadio, quelli che aspettano un trapiano e quelli destinati a morire.
«Possiamo finalmente guarire i pazienti», chiosa l’epatologo romano: «Potenzialmente quasi tutti. Noi parliamo di eradicazione di una malattia mortale. Loro di soldi. E poi i conti devono essere fatti bene». E con ciò chiama in causa le simulazioni dei farmacoeconomisti che calcolano quanto si potrebbe risparmiare se l’epatite C scomparisse dal paese. Si comincia con 407 milioni di costi diretti e 645 di costi indiretti. Ma si punta l’obiettivo su quanti trapianti potrebbero essere evitati: 5-600 da subito, col doppio risultato di non spendere quei 100 mila euro circa necessari per l’intervento (cui si sommano i 30 mila per i farmaci antirigetto) e di preservare organi che possono essere destinati a salvare altre vite.
IL BLUFF DI BIG PHARMA
Il ragionamento fila, ma i medicinali anti EpaC in arrivo incalzano. Sineprevir è stato registrato rapidamente: l’azienda che lo produce, Janssen, per oliare le trattative, ha messo sul piatto uno stabilimento a Latina dove produrrà il farmaco per tutto il mercato europeo. Dunque: investimenti e posti di lavoro. E sembra un equilibrio ragionevole. Un modo per assicurare il farmaco ai malati e spingere l’azienda a restituire un po’ del molto che il Ssn le versa.
Ma il direttore generale dell’Aifa non crede a questi baratti perché non si devono finanziare le imprese col Ssn, dice. E attende l’arrivo di daclatasvir prodotto da Bms; di levipasvir, sempre di Gilead. Che genererà un altro tsunami: se associato a Sovandi spazza via il virus senza interferone su tutti i tipi di epatite C. E questo significa che tutti, proprio tutti, potranno guarire. A costi stratosferici perché sarà Gilead ad avere la doppietta carica.
«Non sarà sempre così», prevede Gasbarrini: «In vista ci sono altri due prodotti efficacissimi che ci daranno i medesimi risultati della doppietta Gilead, ma sono di due aziende diverse (Msd e Abbvie). Quando arriveranno la concorrenza sarà spietata. E i prezzi potrebbero crollare fino a 5-6000 euro a trattamento». Ma non sarà prima di un anno almeno.
La saga dei farmaci contro l’EpaC, Sovandi in testa, riporta in primo piano un tema che “l’Espresso” ha affrontato più volte. Il costo esagerato dei farmaci innovativi. Siano essi gli anticorpi monoclonali contro le artriti reumatoidi che quelli contro il cancro. Stiamo parlando di terapie che spazzano via miliardi di euro l’anno. Ma che sono efficaci. E devono essere disponibili ai malati.
È un’intera nuova medicina che impone di riorganizzare l’assistenza (individuare i centri che possono erogare i farmaci, ora si deve fare con le epatiti anni or sono si è fatto con le malattie reumatiche), di essere straordinariamente selettivi per ammettere solo le terapie che funzionano davvero. Ma soprattutto impone di liberare risorse.
Una via ci sarebbe: da qui a pochi anni scadranno i brevetti di farmaci biologici costosissimi. Potranno essere messi sul mercato a basso prezzo, come già accaduto coi farmaci generici. Ma, proprio come già accaduto coi farmaci generici, è partito il fuoco di fila delle Big Pharma che investono miliardi per dimostrare che brand e no-brand non hanno la stessa efficacia. La potenza di convincimento dei colossi del farmaco ha già rallentato negli anni scorsi la diffusione dei generici nel nostro paese, col risultato che abbiamo buttato via miliardi finiti nelle tasche degli industriali invece che a rifinanziare il Ssn.
La scena si ripete, e man mano che ci avviciniamo alla scadenza di brevetti importanti, le aziende ci bombardano per dimostrare che il no-brand non ci cura. Sta a noi non credergli. E sta al ministero della Salute registrare rapidamente i no-brand e spingere perché i medici li scelgano più di quanto le aziende spingano perché non lo facciano.







