Un guinzaglio a Big Pharma. Dopo anni di liberismo, in cui le aziende farmaceutiche hanno prodotto e venduto pillole in base a una logica del massimo profitto, anziché porsi l’obiettivo di rispondere alle reali esigenze di pazienti e cittadini, la Commissione Europea prova a cambiare rotta. Proprio la scelta delle imprese del farmaco di mettere in secondo piano la ricerca e la sperimentazione su vaccini e antibiotici, perché sono meno redditizi, è alla base della totale impreparazione di fronte alla pandemia di Covid-19.
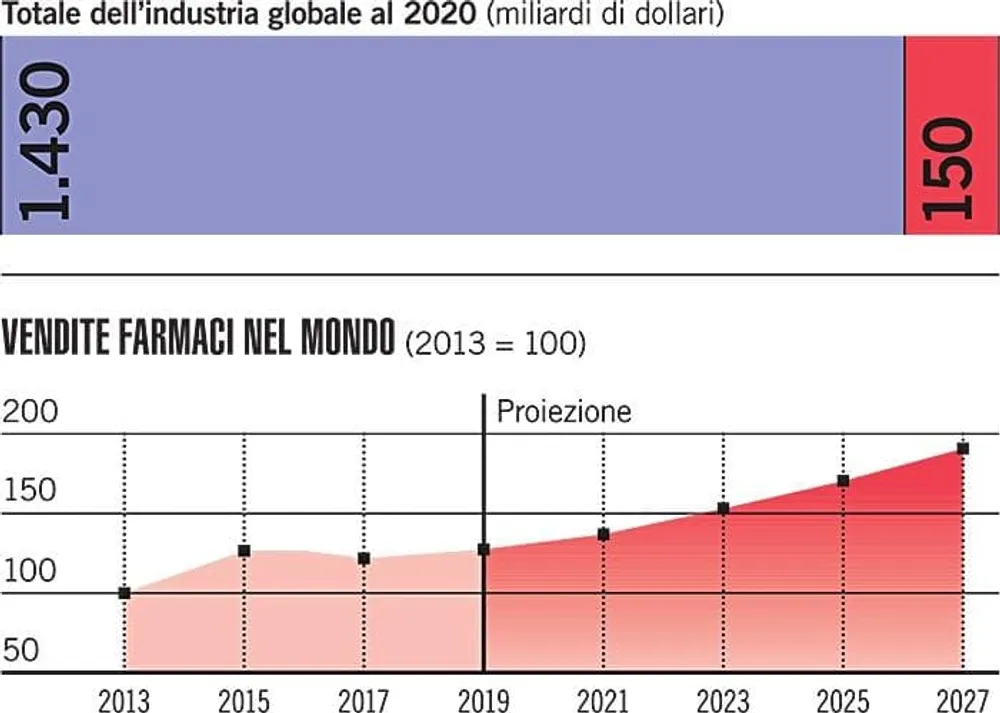
Una leggerezza che, in base alle stime di Eurostat, l’ufficio statistico dell’Unione Europea, nel 2020 costerà all’Eurozona un calo dell’8,7 per cento del Pil, vale a dire una perdita superiore ai millecinquecento miliardi di euro, senza considerare le vittime della pandemia, la disoccupazione galoppante e i debiti che l’Unione dovrà contrarre per far fronte alla crisi economica peggiore dalla propria fondazione.
Così, mentre all’orizzonte si profila l’esplosione della seconda ondata di epidemia, che sta già colpendo Francia e Spagna, la Commissione Europa ha avviato una consultazione pubblica per scrivere una nuova Pharmaceutical Strategy for Europe, dal momento che nell’attuale strategia di regolamentazione e finanziamento «non sempre gli sforzi di innovazione e investimento sono allineati alle esigenze della salute pubblica», si legge nel documento della Commissione. Fra gli obiettivi c’è «la modifica dell’intero sistema, dal modello di ricerca e sviluppo, alle autorizzazioni di ingresso nel mercato, fino all’accesso ai farmaci» e anche l’esigenza di «rimediare alle lacune del mercato, specialmente in tema di antibiotici, ed evitare di farsi trovare nuovamente impreparati di fronte a nuove pandemie, come quella del Covid-19».
Insomma, una vera e propria rivoluzione. All’attenzione della commissione sono fioccate 242 proposte di modifica del sistema, ed entro la fine dell’anno Bruxelles pubblicherà le nuove linee guida. Riuscirà Ursula von Der Leyen a imbavagliare Big Pharma, dicendo addio alle regole di un capitalismo sfrenato? Di certo dovrà vedersela con i 175 lobbisti del farmaco che hanno a disposizione 15 milioni l’anno da spendere per influenzare il processo decisionale, come svela Corporate Europe Observatory, una ong specializzata nella sorveglianza delle lobby.
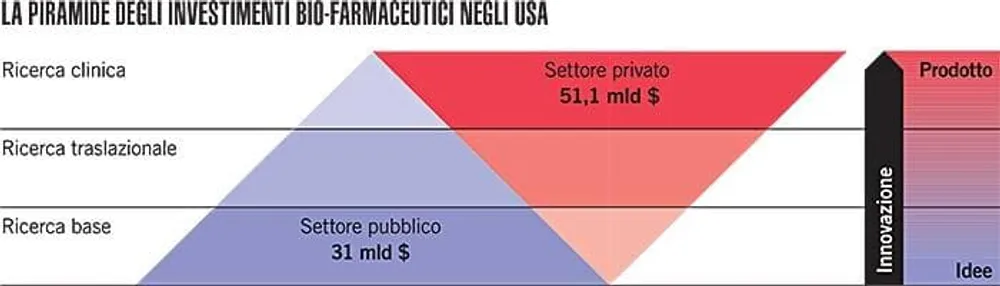
La strada è oltremodo in salita, a partire dal sistema di validazione e ingresso dei medicinali nel mercato europeo. È l’Ema, l’Agenzia Europea per il Farmaco, a occuparsi della validazione e approvazione di nuovi farmaci: nel 2020 l’ente ha dichiarato un budget di gestione da oltre 358 milioni di euro, soldi finanziati all’86 per cento da tasse e oneri a carico delle stesse aziende farmaceutiche, mentre il restante 14 per cento dai finanziamenti dell’Unione Europea. Significa che l’Ema, cioè l’ente certificatore, vive attraverso i soldi sborsate dalle aziende: una leva non da poco per far sì che il proprio farmaco venga approvato e immesso nel mercato europeo. Per capirci, nel 2019 i farmaci approvati sono stati 66, mentre quelli respinti sono solo quattro. Non solo, l’approvazione prevede la presentazione, da parte delle aziende, di due studi clinici di fase tre, che servono a valutare il potenziale del nuovo farmaco sulle persone e confrontarlo con i trattamenti già esistenti: anche in questo caso, è l’impresa farmaceutica a sostenere i costi dei trial scientifici e a scegliere come realizzarli.
La palla passa successivamente ai sistemi sanitari nazionali, ciascuno Stato contratta i prezzi di vendita. Per l’Italia è l’agenzia del farmaco, Aifa, ad occuparsene. I prezzi dei farmaci, in realtà, vengono stabiliti alla cieca, perché le case farmaceutiche impongono un vincolo di riservatezza sul costo di vendita in cambio di sconti accordati ai singoli governi. Questa pratica viene applicata alla metà dei farmaci ospedalieri (i più costosi), col risultato che non è possibile confrontare i prezzi di vendita applicati nel resto d’Europa. E addio concorrenza.
Massimo Florio, professore di Economia Pubblica all’Università di Milano, insieme al Forum Disuguaglianze e Diversità di Fabrizio Barca, ha effettuato uno studio dettagliato sui costi di produzione dei farmaci: «CI vogliono 12 anni per mettere sul mercato un medicinale, e i costi di ricerca arrivano al 17 per cento del valore aggiunto, per questo il sistema punta a raggiungere extraprofitti grazie a una protezione brevettuale pari a 20 anni e puntando sui farmaci blockbuster, vale a dire quelli che garantiscono vendite da almeno un miliardo di dollari l’anno e per lo più destinati a patologie croniche, come diabete, ipertensione, colesterolo alto e certe forme tumorali».
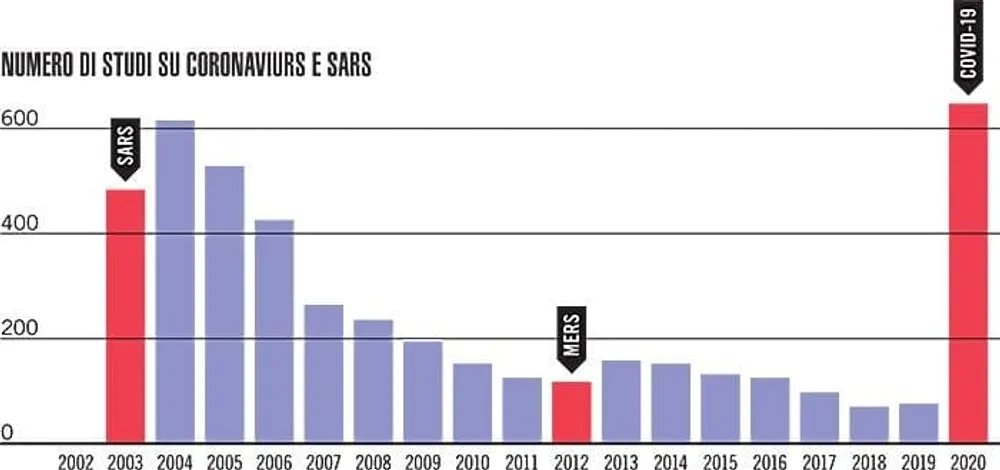
Al contrario, i farmaci per le malattie infettive non sono una priorità. Nel 2019 le top 20 Big Pharma avevano in corso 400 ricerche su nuovi farmaci, la metà antitumorali, meno del 15 per cento per le malattie infettive, «nonostante la preoccupante previsione che nel 2050 i batteri resistenti agli attuali antibiotici uccideranno dieci milioni di persone l’anno», spiega il professore, che continua: «Lo scorso anno, pur con sussidi pubblici stimati in 700 milioni, erano in corso sei clinical trial, dieci studi di base e nessun farmaco in corso di registrazione sui coronavirus, che sono noti dalla prima Sars, cioè dal 2002».
Angel Gurria, segretario Onu, ha affermato che «se avessimo sviluppato un vaccino per la Sars-Cov-1, avremmo potuto accelerare la ricerca per la ricerca del Covid 19 dal momento che l’80 per cento del genoma dei due virus è similare». E in un’audizione al Congresso degli Stati Uniti, lo scienziato americano Peter Hotez, ha recentemente spiegato che già nel 2003 aveva proposto di testare sugli esseri umani un vaccino per la Sars realizzato dai suoi ricercatori, ma nessuna azienda farmaceutica era stata disponibile a finanziarlo. «Investire su un vaccino può costare fino a due miliardi di dollari e molte malattie infettive, una volta spenta l’epidemia, non danno luogo a condizioni croniche. Di conseguenza, non generano un mercato stabile su cui investire», spiega Florio.
Anche di fronte all’emergenza Covid 19 le case farmaceutiche non perdono di vista la priorità del guadagno. «I continui annunci di immediata messa sul mercato del vaccino da parte delle svariate aziende che li stanno sperimentando servono più che altro a favorire l’apprezzamento finanziario e un aumento della quotazione in Borsa», dice Laura Iacovone, economista che da trenta anni studia le dinamiche competitive del settore farmaceutico, scettica rispetto al possibile arrivo sul mercato di una cura già a novembre.
Negli Stati Uniti, incassato il miliardo di dollari stanziato dal governo per finanziare la ricerca sui vaccini, le case farmaceutiche, attraverso la propria lobby, sono riuscite a depennare l’emendamento che imponeva loro un limite di prezzo ai futuri medicinali contro il Covid. In Europa - dove la Commissione Europea sta firmando accordi sovranazionali con le aziende impegnate nella ricerca del vaccino, in cambio di un plafond di tre miliardi a loro disposizione - le case farmaceutiche stanno facendo pressione per mantenere segreti i prezzi e i contratti dei negoziati sul Covid-19 e puntano a strappare accordi più vantaggiosi con singoli stati europei.
Per tutte queste motivazioni la Commissione Europea ha deciso di cambiare strategia e individuare un modello alternativo perché farmaci e vaccini siano accessibili all’intera collettività. Di qui la proposta del professor Florio e del ForumDD alla Commissione Europea di creare un’infrastruttura pubblica europea, definita Biomed Europa, che «si sostituisca alle imprese farmaceutiche in alcune aree di ricerca, intervenga su tutto il ciclo del farmaco, dalla ricerca di base allo sviluppo, dalla sperimentazione alla produzione e distribuzione a prezzi che coprano solo i costi marginali».
Del resto circa metà del costo di realizzazione di un nuovo farmaco è spesso già a carico delle tasche dei cittadini che da un lato finanziano la ricerca di base delle università - la più costosa e rischiosa dal punto di vista dei risultati -, dall’altro mettono a disposizione delle multinazionali i dati e le informazioni dei cittadini attraverso cartelle cliniche e trial. «Ci sono molte strutture pubbliche europee, specialmente in campo biomedico, che operano in base a un modello open source: significa che le loro scoperte scientifiche vengono messe a disposizione di tutti, senza che ne derivi alcun ricavo economico per lo Stato», spiega il professore, che continua: «Fino a raggiungere la situazione paradossale per cui quella ricerca, accessibile a tutti, e parecchio costosa, viene poi catturata dalle imprese private, che elaborano delle formulazioni chimiche, le brevettano e, sostanzialmente, pongono un monopolio legale su ricerche sovvenzionate dal pubblico. Il contribuente, quindi, finanza la ricerca farmaceutica tre volte: prima finanziando la ricerca di base che si effettua nelle università e nei poli scientifici pubblici, poi mettendo a disposizione i propri dati sanitari nella fase di ricerca applicata di trial clinici, infine pagando il conto finale dei medicinali», che in Italia si attesta attorno ai 30 miliardi di euro l’anno.
La creazione di un ente europeo consentirebbe inoltre di spezzare il binomio creatosi tra Big Pharma e Giant Tech per ridurre i tempi della ricerca e che, fra gli effetti collaterali, comporta una condivisione di dati sensibili della popolazione. «Google, Amazon, Apple, Facebook, Microsoft e Ibm stanno offrendo alle case farmaceutiche algoritmi di intelligenza artificiale per ottimizzare la scelta dei percorsi di ricerca con la più elevata probabilità di successo, oltre a offrire modelli informatici per il sequenziamento del genoma umano. Big Pharma e Tech Giant portano all’integrazione tra settore farmaceutico, sanità, information technology e progressivamente con le imprese di servizi assicurativi», spiega Florio.
Sono partnership pericolose, se si considera l’European Bionformatics Institute, un organismo pubblico sovranazionale europeo che gestisce le banche dati su genomi, proteine e altro, ogni giorno riceve oltre 70 milioni di richieste di accesso ai biodati, che vengono distribuiti gratuitamente e spesso contribuiscono alla ricerca farmaceutica privata.