È così che una delle principali unità di malattie infettive del Sud si sta preparando al suo paziente zero. Mentre si dà per scontato che gli istituti nazionali di riferimento, il “Sacco” di Milano e lo “Spallanzani” di Roma, siano all’altezza della situazione. Ma se l’Europa si mobilita, proprio allo “Spallanzani” il nuovissimo e costosissimo blocco da 20 posti letto ad alto isolamento, costruito per trenta milioni dalla Protezione civile di Guido Bertolaso e dalla cricca di Angelo Balducci, è chiuso. Le luci sono spente. Il piazzale deserto. I davanzali e i vetri blindati alle finestre sono ricoperti di sporco e polvere. Insomma in questo bunker di cemento armato gli standard, almeno quelli di igiene generale, non sembrano essere una priorità.
LA MAPPA: L'EPICENTRO DEL CONTAGIO (CLICCA QUI)
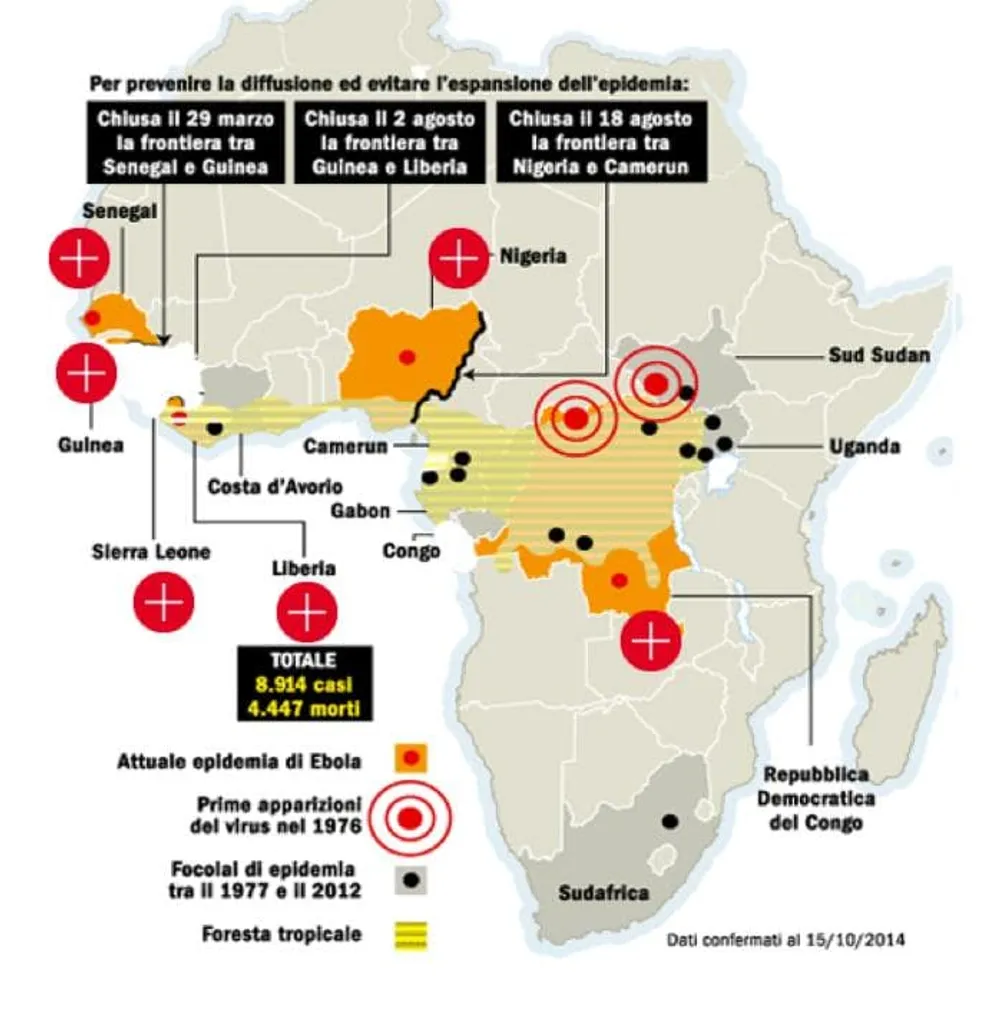
Quanto possa costare caro il mancato rispetto dei protocolli, lo dimostrano le due infermiere contagiate mentre accudivano i due pazienti, poi morti, ricoverati in Spagna e negli Stati Uniti. Le corrette procedure di isolamento in Italia sono comunque di buon livello, secondo Zeno Bisoffi, direttore del Centro malattie tropicali dell’ospedale Sacro Cuore di Negrar, in provincia di Verona: «Con il virus Ebola, il problema è avere ovunque personale che conosce tutti i movimenti che deve fare. Se la procedura è rispettata, non c’è il minimo rischio».
Il protocollo riconosciuto come più rigoroso è quello adottato da Medici senza frontiere, l’organizzazione che in Guinea Conakry, Liberia e Sierra Leone impiega 2.776 operatori locali e 240 operatori internazionali, tra i quali una trentina di italiani, a cui si aggiungono in Sierra Leone i colleghi di Emergency. La vestizione di medici e infermieri con le tute protettive avviene in sette passaggi e dura una decina di minuti. La svestizione in dodici passaggi, dura fino a venti minuti e prevede abbondanti lavaggi con getti di acqua e cloro allo 0,5 per cento. «La disciplina nel rispetto delle procedure è ciò che ci salva. Si è sempre in due quando si indossano e si tolgono le tute», racconta Chiara Montaldo, 40 anni, genovese, infettivologa di Msf, specializzata in medicina tropicale, rientrata dalla Guinea: «È vietato muoversi soli. Ci si guarda a vicenda, per controllare che non si facciano errori. L’equipaggiamento per avvicinare i pazienti in isolamento prevede che indossiamo guanti, stivali di gomma, tuta, un secondo paio di guanti, occhialoni, mascherina, copricapo e un ampio grembiule di plastica. Con il caldo che fa, dopo un’ora e mezzo, cominci a non respirare. Non riesci più a vedere perché gli occhiali si riempiono di goccioline e non si possono togliere. Allora bisogna uscire. Nella zona della svestizione si viene irrorati di disinfettante da un terzo operatore. Ogni movimento deve essere calcolato. La procedura deve essere ripetuta a ogni ingresso, tre o quattro volte al giorno. È questa la difficoltà. La formazione del personale è fondamentale, più della qualità delle strutture di isolamento a disposizione: è sapere in ogni momento che cosa devi e non devi fare. E anche l’approvvigionamento di protezioni, acqua, disinfettante è fondamentale. Non deve mancare nulla». La necessità di indossare kit monouso ha i suoi costi: un consumo di circa 14 euro a ingresso, 1680 euro al mese per ciascun operatore.
«Vedendo quello che è accaduto in Spagna», dice Loris De Filippi, presidente di Msf-Italia, «ci stiamo coordinando con l’istituto Spallanzani nel caso succeda qualcosa anche da noi». Ecco perché nella preparazione a freddo, ora, le parole e ciò che è stato scritto nei protocolli hanno il loro peso. A cominciare dall’analisi del rischio effettivo di diffusione. E in questo è ancora l’ospedale di Salerno a rivelare quale sia l’approccio di molti manager sanitari. Domanda: perché è stata aperta una camera di isolamento proprio qui? «Per quanto sia assolutamente remota la possibilità che attraverso i migranti possano arrivare persone affette da Ebola», risponde il direttore generale, Vincenzo Viggiani, alla telecamera di Telecolore, «che sono persone che in ogni caso vengono monitorate anche a bordo delle navi della nostra Marina militare, sta di fatto che dobbiamo sicuramente alzare il livello di allerta». In altre parole: in città vengono sbarcati i profughi soccorsi nell’operazione “Mare nostrum” e non si sa mai.
Doveroso che l’ospedale di Salerno si prepari al peggio. Ma un’istituzione universitaria dovrebbe almeno conoscere quanto il presidente della Società italiana di medicina tropicale, il professor Francesco Castelli, ha più volte ripetuto: cioè «la quasi impossibilità che migranti affetti da infezione da virus Ebola giungano in Italia mediante le tratte clandestine che li portano sulle nostre coste meridionali. Questo in considerazione del periodo di incubazione, massimo 21 giorni, ma di solito più breve: periodo largamente inferiore al tempo impiegato dai migranti per raggiungere il Mediterraneo». Anche senza Ebola, il viaggio nel deserto è estremamente selettivo. Lo dimostrano le visite alla minoranza di profughi arrivati da Liberia, Sierra Leone, Guinea Conakry, i Paesi sconvolti dall’epidemia: hanno viaggiato per almeno due mesi e godono di buona salute. Se si fossero ammalati, sarebbero morti prima di vedere il mare.
Eppure nei luoghi dove vengono prese le decisioni, si continua a guardare nella direzione sbagliata: «I controlli negli aeroporti sono accuratissimi, quelli relativi agli sbarchi sono sommari», ha detto in Senato Paolo Tosato, Lega Nord, davanti al ministro della Salute, Beatrice Lorenzin. È vero l’esatto contrario. L’aeroporto di Bruxelles, che come Parigi e Londra mantiene collegamenti con i Paesi colpiti, è un esempio. Ci si fida del controllo della temperatura corporea sui passeggeri in Liberia prima della partenza e non si fa nulla al loro arrivo. Tra l’altro il ministero della Salute deve ancora chiarire se un caso sospetto ad alto rischio va trasferito immediatamente al “Sacco” o allo “Spallanzani”, o soltanto dopo la conferma del contagio.
«È importante avere una procedura pronta, anche per lo scenario pessimistico. Questa malattia è una minaccia seria e in questo momento rappresenta un dramma epocale per i tre Paesi colpiti. È su questi tre Paesi che dovrebbe concentrarsi lo sforzo della comunità internazionale», spiega Zeno Bisoffi: «Il caso sporadico in Europa può capitare. Ma al momento, il rischio di un’epidemia di Ebola in Italia o in un Paese europeo ha probabilità zero. Prevedere lo scenario dei prossimi mesi è difficile. Un’epidemia si diffonde se ogni caso genera a sua volta più di un caso secondario. Altrimenti tende a esaurirsi. Nell’attuale epidemia di Ebola si stima che in assenza di misure di controllo ogni caso dia origine a quasi due nuovi malati: 1,8 per l’esattezza».
Nei tre Paesi colpiti, si valuta che soltanto il 40 per cento dei contagi venga diagnosticato. La maggioranza dei pazienti rimane sconosciuta. «Ciascun malato isolato, genera molto meno di un nuovo caso», continua Bisoffi: «Quindi tutto si gioca sulla capacità di aumentare il raggio d’azione delle misure di controllo, per raggiungere sempre più pazienti che altrimenti continuerebbero a essere fonti di nuovi casi».
Nello scenario peggiore, l’epidemia continuerà per molti mesi e potrebbe arrivare a centinaia di migliaia di malati in meno di un anno: «In questa eventualità sarebbe, a mio avviso, difficile contenerla in Africa nei tre Paesi e tenderebbe a diffondersi in altri, con conseguente cambiamento di scenario anche per l’Europa. Nello scenario più ottimistico, si può invece prevedere che l’epidemia raggiunga il suo acme e cominci a declinare. Questo però richiede ingenti aiuti e stanziamenti di fondi. Non è per caso che Ebola si diffonda proprio nei Paesi con i sistemi sanitari più disastrati: quando avviene l’emergenza, le risorse necessarie per fronteggiarla sono ordini di grandezza superiori rispetto a quanto sarebbe costato aiutare questi Paesi a creare una rete sanitaria di livello accettabile e accessibile alla popolazione».


